潮健康/林昱彣
患病、死亡人口數都是全台最多! 肺癌躍昇十大癌症「三冠王」
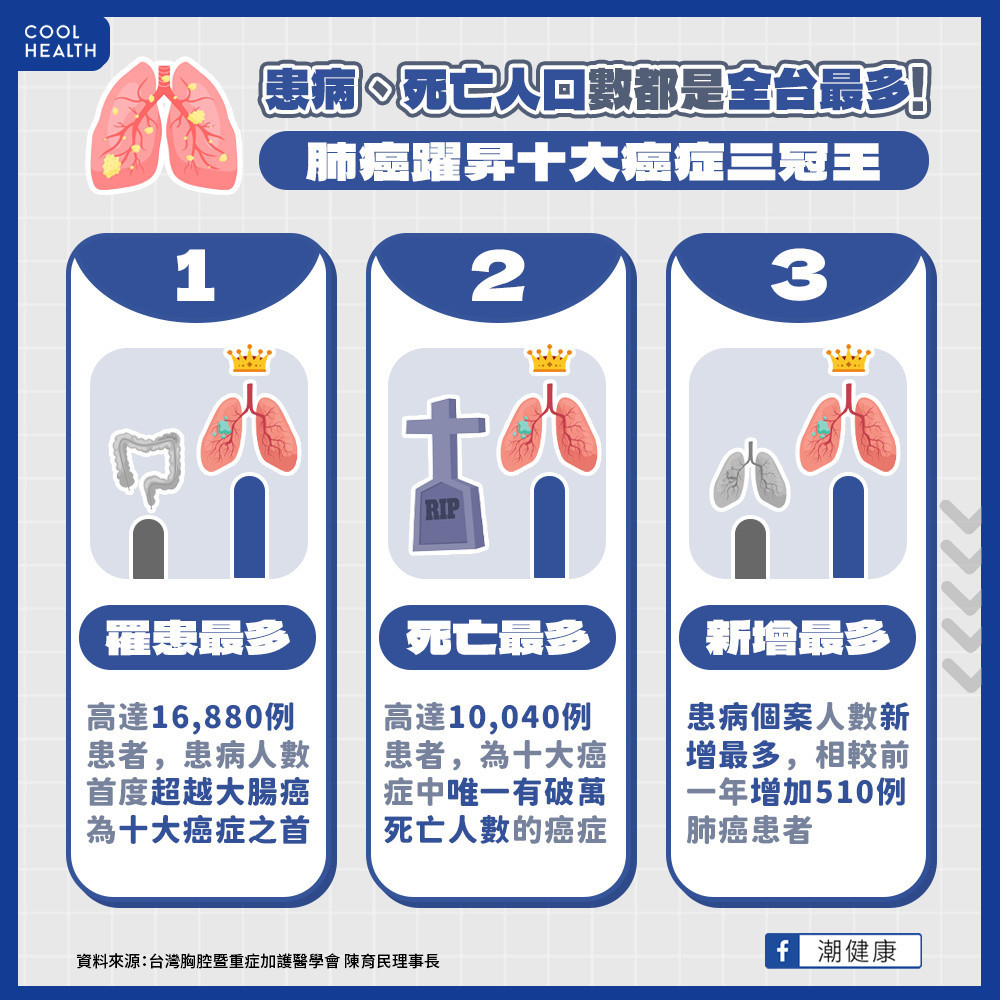
依最新110年癌症登記報告,肺癌發生人數高達16,880例,首度超越大腸癌成為第一位;除發生人數外,年增加案例數與死亡率也居所有癌症之冠,躍上國人癌症排行的「三冠王」。肺癌死亡率居高不下,與確診時的期別有關,其中肺腺癌「EGFR突變」腦轉移比例較高,對患者而言急需治療方面的新選擇。
台灣胸腔暨重症加護醫學會陳育民理事長分析,雖政府與醫界近年持續推廣低劑量電腦斷層,但仍有高比例者為晚期確診,由110年癌登觀察,首次治療為手術者僅佔40%左右 ,可見大多患者發現時已為無法手術的病況,急需新的全身性治療選擇。肺癌依細胞型態可分為「小細胞肺癌」與「非小細胞肺癌」2大類別,在台灣非小細胞肺癌佔約92%,國人最常罹患的「肺腺癌」就屬於非小細胞肺癌。在已知的基因突變中,又以表皮生長因子受體EGFR佔50-60%為大宗。
「肺腺癌本來就是很容易產生腦轉移的癌症之一,具EGFR突變的患者又有更高的比例有腦轉移,根據文獻約有20-30%的患者在初診斷便有腦轉移現象;更有50-60%的患者在疾病治療過程癌細胞也會擴散至腦部,導致預後不佳,對此醫界也期盼能有更多的治療武器!」陳育民理事長說明。
肺腺癌腦轉移「抗血管新生藥物」 突破血腦屏障難關提升藥物濃度
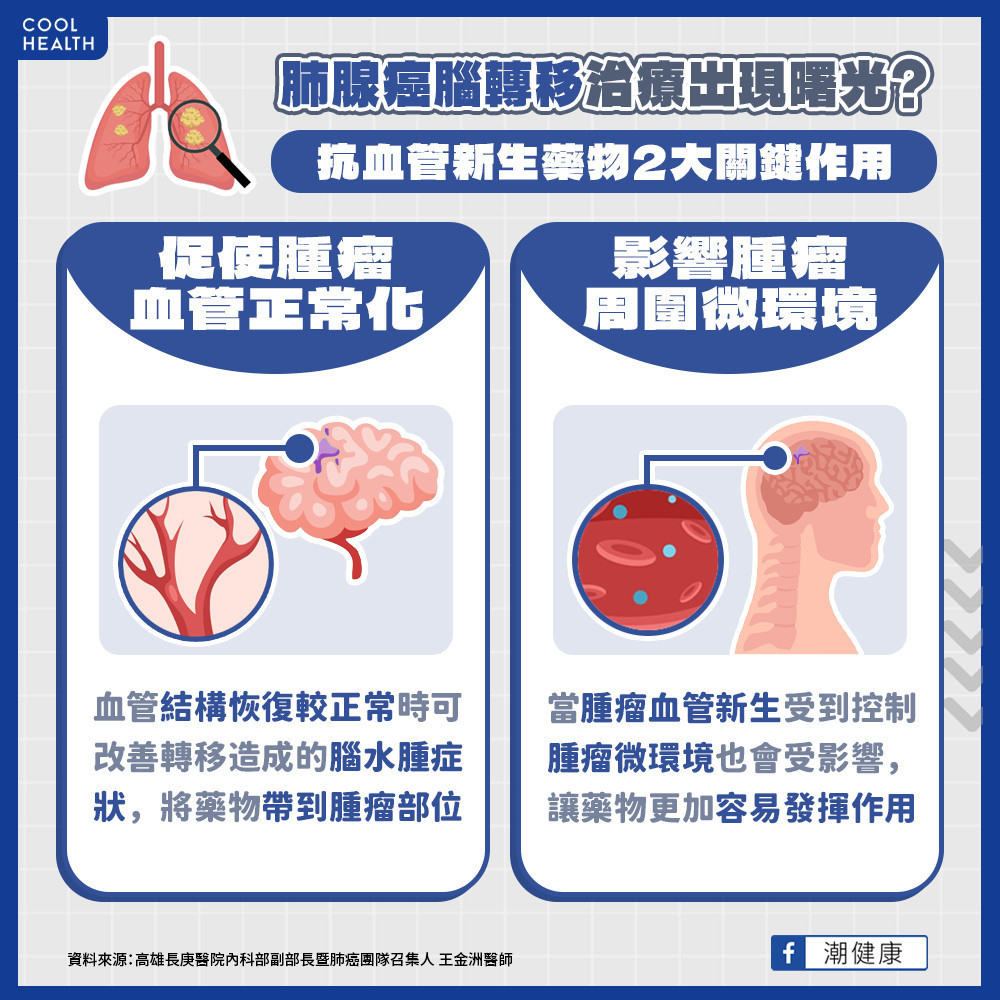
要針對轉移至腦部的癌細胞進行治療,首先要面臨的難關便是「血腦屏障」。高雄長庚醫院內科部副部長暨肺癌團隊召集人王金洲醫師表示,血腦屏障是大腦的一種自我保護機制,可阻擋微生物或是化學物質對腦部造成傷害,但此機制在腦轉移發生時,卻會令藥物無法順利進入腦部,導致腦中藥物濃度比一般血中濃度更低,無法有效殲滅癌細胞;此時,抗血管新生藥物就扮演相當重要的角色。
抗血管新生藥物的機轉十分特別,其非以腫瘤細胞本身為攻擊目標,而是抑制不正常的血管生成,讓正常的血管持續正常化,以利藥物通過抵達腫瘤細胞。王金洲醫師分析,抗血管新生藥物能改善腦轉移病況的主要關鍵有二:首先,抗血管新生藥物可使血管正常化,當血管結構恢復較正常時,可改善轉移造成的腦水腫症狀,降低腦中累積的水分與腦壓,也就能透過血管內外的壓力差,將藥物帶到腫瘤部位。
再者,當腫瘤的血管新生受到控制時,腫瘤周邊的微環境也會受到影響,讓合併使用的藥物,如化療、標靶藥物等,更容易發揮作用。正因為上述抗血管新生藥物的特殊機轉,故其在抗癌策略上可與其它不同藥物合併使用。
台大醫院內科部胸腔科廖唯昱醫師進一步解釋,善用抗血管新生藥物可讓腫瘤血管的新生受到抑制,且通往腫瘤裡面的血管正常化,同時再合併不同機轉的標靶藥物,雙管齊下就更有機會讓病情受到控制,如合併EGFR口服標靶藥物,就是試驗數據上達到延緩病情惡化指標的「雙標靶」組合。
抗血管新生+抗EGFR「雙標靶」策略 試驗證實有望延緩病情惡化
關於此雙標靶組合的用藥須知,廖唯昱醫師表示,根據一項在日本進行、針對亞洲人的第三期大型臨床試驗數據顯示,EGFR/抗血管新生雙標靶治療有機會幫助晚期或復發之非鱗狀非小細胞肺癌的患者,延緩疾病惡化速度,延緩時間有機會達到1年4個月 ;其中針對EGFR突變發生於外顯子21(exon 21)族群,延緩時間則有可能達到1年5個月。因此本次健保給付也優先針對exon 21突變族群通過給付。
廖唯昱醫師也提醒,接受抗血管新生與口服EGFR雙標靶治療前,仍須接受醫師評估是否有禁忌症,例如:合併高血壓控制不好、蛋白尿、有出血問題等;除此之外,治療中也有可能產生皮疹、腹瀉、肺出血等副作用,若有任何不適出現,應立即與醫師反應,讓醫師能適時評估與調整用藥。
減輕患者破百萬經濟重擔! 醫曝雙標靶4大給付條件
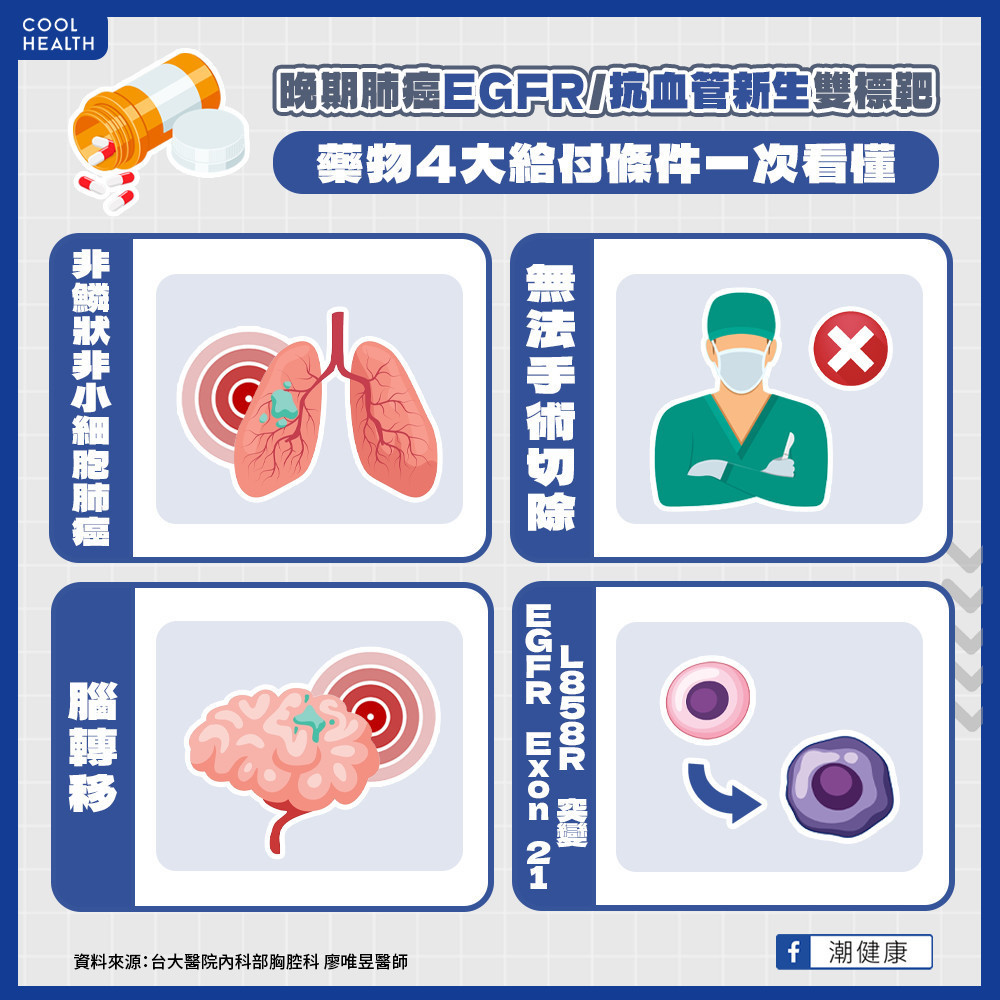
根據試驗結果,EGFR/抗血管新生雙標靶對第一線EGFR基因突變非鱗狀非小細胞肺癌病人能帶來助益,惟過往需自費,整個療程藥費可能破百萬元,患者面臨經濟重擔。現在終於傳來好消息。自3月1日起健保給付正式啟動,符合「無法手術切除』之「腦轉移」、「非鱗狀非小細胞肺癌」,且帶有「EGFR Exon21 L858R活性化突變」之患者都有機會於第一線申請。
最後,台灣胸腔暨重症加護醫學會鼓勵患者,可主動跟主治醫師討論,在治療選擇越來越進步與多元的現在,即使確診後出現腦轉移也無須喪氣,透過不同藥物搭配,都有機會穩定病情,將肺癌如同慢性病般穩定控制,晚期肺癌也能迎向新生機。
延伸閱讀:
40年無新藥、復發難活半年! 「惡中之惡」小細胞肺癌1治療納健保:每年可救300人
LDCT篩檢普及早期肺癌倍增,復發率卻逼近6成? 免疫治療PD-L1抑制劑破壞腫瘤障眼法