潮健康/編輯部

交通事故發生率高2倍! 哪些人容易罹患「睡眠呼吸中止症」?
若有長期疲勞、白天嗜睡、淺眠多夢、嚴重打鼾,甚至被另一半發現睡覺時呼吸暫停,要注意「睡眠呼吸中止症」對身體的影響!國泰綜合醫院心血管中心主治醫師簡韶甫醫師表示,該疾病好發於男性、中老年人、肥胖者、酗酒者、心血管疾病者、下顎短小者及服用安眠鎮定劑之患者,且常伴隨精神不集中、頭痛、口乾、睡著時嗆到或喘氣、脾氣暴躁不易控制等症狀。
簡韶甫醫師指出,約有25%成年人患有某種程度的睡眠呼吸中止障礙,不僅容易造成白天嗜睡、注意力不集中,還可能增加事故發生的風險。研究表明,睡眠呼吸中止症患者發生交通事故的可能性,是一般人的2倍以上。另外,未治療睡眠呼吸中止症的患者,心血管疾病風險可能會增加,如高血壓、心臟衰竭,心律不整或中風。這種風險可能是由於睡眠期間心率與血壓的變化所致。

睡眠呼吸中止症的病因為何? 「心臟衰竭」也會影響打鼾?
簡韶甫醫師說明,睡眠呼吸中止症可分為「中樞性」、「阻塞性」及「混和型」3種:中樞性起因於心臟衰竭;阻塞性則肇因於睡眠過程中,控制呼吸道的肌肉張力降低,導致喉嚨變窄而影響呼吸。混合型則是合併中樞型和阻塞型之睡眠呼吸中止。
由於呼吸中止會導致血液中氧氣濃度下降、二氧化碳濃度上升,嚴重失衡時會刺激腦部喚醒病人使呼吸次數增加以改善氧氣及二氧化碳失衡的狀況。許多患有睡眠呼吸中止症的患者,並無意識到自己的睡眠呼吸異常,導致睡眠中斷頻率增加、造成疲勞和白天嗜睡。
睡眠呼吸中止症的臨床診斷? 檢測需要「去醫院住一晚」?
至於臨床診斷方面,可參考「呼吸中止指數」(每小時發生呼吸中止的次數):每小時小於5次為正常;5-15次為輕度;15-30次為中度,30次以上則為重度。另外,民眾亦可進一步可安排「睡眠多項生理檢查」,以診斷是否確實有罹患睡眠呼吸中止症。
簡韶甫醫師表示,標準的睡眠多項生理檢查,需要患者在睡眠實驗室中睡一個晚上,至少記錄6小時睡眠期間的生理訊號。其中需要記錄腦電圖、肌電圖及眼電圖以區辨病患睡眠期別,並同時記錄打鼾聲音、心跳速率、呼吸氣流、胸腹起伏、血氧濃度、身體姿勢、腿部肌電圖等訊號偵測睡眠中發生的呼吸、肢體抽動或其他障礙。
另外,民眾亦可使用家用監測設備來監測呼吸,血氧飽和度和心跳速率。如果醫生強烈懷疑中度或重度睡眠呼吸中止,可考慮此替代方法。
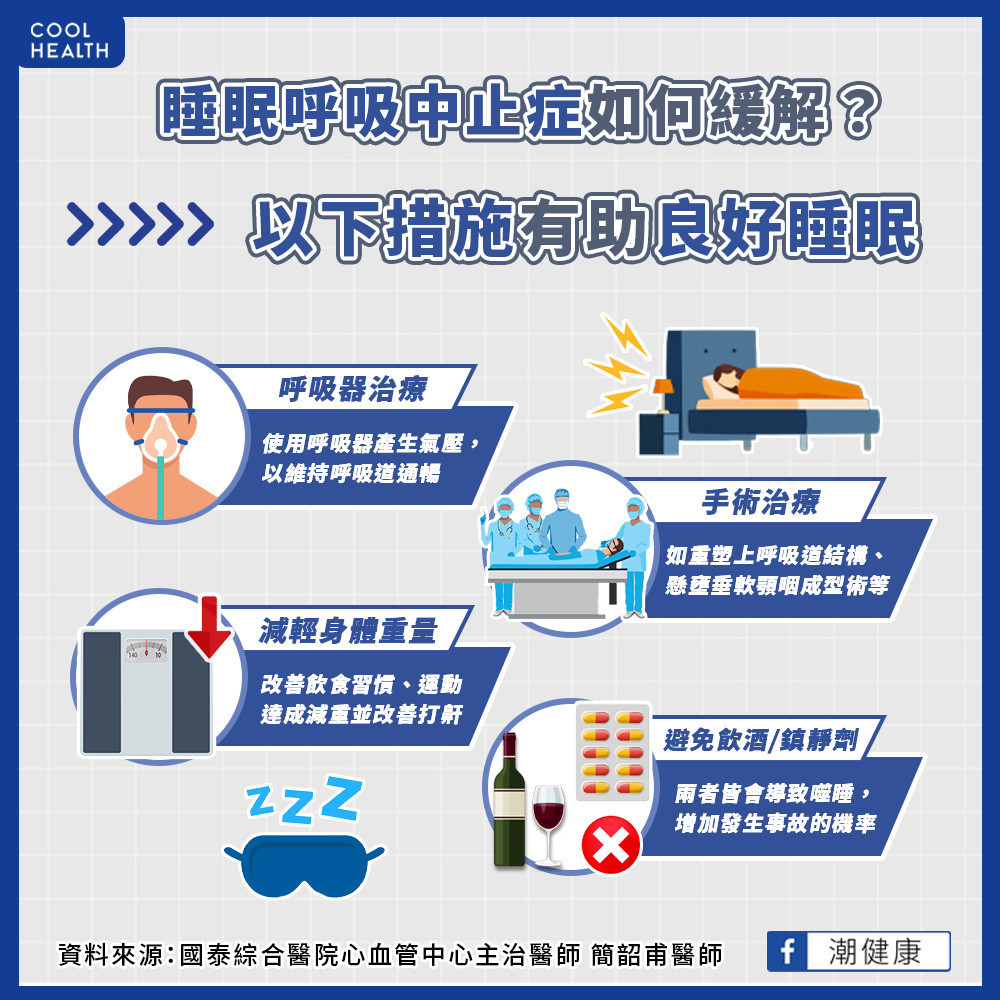
睡眠呼吸中止可採取哪些治療? 醫呼籲患者「2件事」要少做
簡韶甫醫師表示,睡眠呼吸中止症的治療目標是在睡眠期間保持呼吸道暢通及減低危險因子。有效的治療將消除睡眠障礙及改善心血管疾病的風險。以下列舉幾項可行措施供患者做參考:
1. 持續性正壓呼吸器。使用正壓呼吸器產生的氣壓,以維持睡眠過程中呼吸道通暢,且經過學習後可以在家使用。佩戴適當的面罩非常重要,以免因舒適度不佳而減少治療的意願與效果。
2. 手術治療。對於阻塞型睡眠呼吸中止的患者,手術是另一種可行措施,也可以與其他非手術治療結合使用。包含重塑上呼吸道結構、懸壅垂軟顎咽成型術、上顎及下顎前移術等等。治療前應與醫師討論治療目標、預期結果和潛在併發症。
簡韶甫醫師強調,若患者有肥胖或體重超重的狀況,減重對於緩解症狀有一定的幫助。患者應透過改善飲食習慣、運動或手術治療來達成減重的目的。另外,生活上也應避免飲酒與鎮靜劑,兩者會加劇嗜睡並增加發生事故的風險。而正在服用抗焦慮藥物或鎮靜劑入睡的民眾,應與醫療從業人員確認藥物對睡眠呼吸中止的影響。
最後,簡韶甫醫師呼籲,心血管疾病的危險因子會增加睡眠呼吸中止症的發生率,而睡眠呼吸中止症也會增加心血管疾病的發生率。及早認知並好好控制危險因子,不只可以改善生活品質,也可以減少長期的死亡率。建議民眾若出現相關症狀應及早治療,緩解心血管疾病風險與睡眠障礙困擾。
延伸閱讀:
睡眠呼吸中止症害她「性趣全消」! 醫師用這招助改善夫妻恩愛
認床、淺眠、多夢都有救? 醫籲:「來去醫院住一晚」提升睡眠品質






